Eine Periduralanästhesie (PDA, Epiduralanästhesie) kommt immer dann zum Einsatz, wenn die Mutter unter starken Wehenschmerzen leidet. Ausschlaggebend dafür ist meist der Wunsch der Frau.
Was geschieht bei einer Periduralanästhesie?
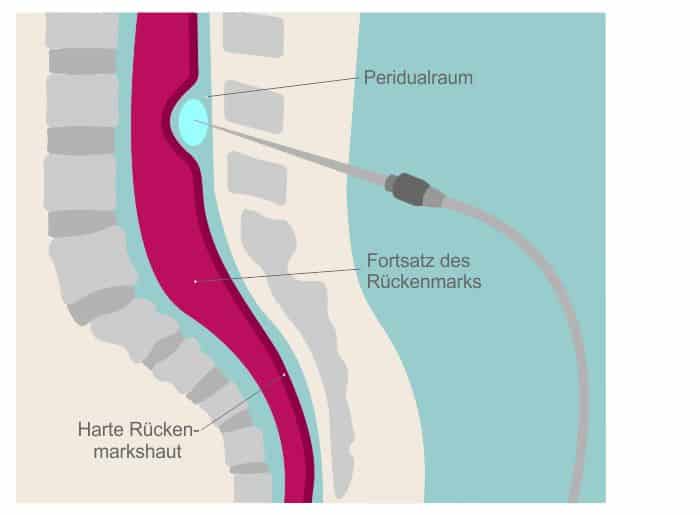
Die Periduralanästhesie ist eine Form der rückenmarksnahen regionalen Betäubung, die im gesamten Unterleib zu Schmerzfreiheit und Entspannung führt. Dabei werden schmerzstillende und betäubende Medikamente an die Nerven in der Rückenregion gespritzt.
Bauch, Beine und Füße werden durch die PDA gefühllos, die Wehenschmerzen werden nicht mehr wahrgenommen.
Die Prozedur wird durch einen Anästhesisten vorgenommen und läuft in zwei Schritten ab: Zunächst wird die Einstichstelle durch eine Injektion lokal betäubt. Danach wird eine Hohlnadel so zwischen den dritten und vierten Lendenwirbel geschoben, dass ihre Spitze im sogenannten Periduralraum (Epiduralraum) liegt.
Im Periduralraum liegen auch die Wurzeln der abgehenden Rückenmarksnerven sowie die Spinalganglien (Nervenknoten im Rückenmarkbereich, die nicht zum zentralen, sondern zum peripheren Nervensystem gehören). Die Nervenwurzeln im Periduralraum werden durch die PDA betäubt und ausgeschaltet.
Über die Hohlnadel wird ein dünner Plastikschlauch in den Periduralraum gelegt und die Nadel dann entfernt. Durch den Schlauch wird ein Lokalanästhetikum zugeführt. Dies kann in zwei verschiedenen Formen geschehen:
Entweder wird die Mischung aus Schmerz- und Betäubungsmitteln in zeitlichen Abständen injiziert. Ihre Wirkung hält ein bis zwei Stunden an. Wenn sie nachlässt, folgt bei Bedarf eine weitere Gabe. Alternativ gibt es die Möglichkeit einer kontinuierlichen Infusion. Die Medikamente werden dabei fortlaufend in den Periduralraum gepumpt. Zum Teil können die Gebärenden die Pumpe, den Medikamentenzufluss und damit den Grad der Betäubung auch selbst kontrollieren. Die patientengesteuerte Periduralanästhesie (PCEA) wird bisher jedoch nur von wenigen Krankenhäusern angeboten.
Relativ neu ist die mobile Periduralanästhesie, bei der das Anästhetikum so niedrig dosiert wird, dass das Gefühl in den unteren Extremitäten nicht völlig ausgeschaltet ist. Die Gebärende ist hierdurch möglicherweise sogar fähig, herumzugehen, was viele Frauen als Erleichterung empfinden.
Wann ist der richtige Zeitpunkt für eine Periduralanästhesie?
Prinzipiell kann eine PDA während der Geburt zu fast jedem Zeitpunkt vorgenommen werden. Die meisten Frauen entscheiden sich dafür, wenn der Muttermund sich auf fünf bis sechs Zentimeter geweitet hat und die Eröffnungswehen sehr intensiv und schmerzhaft werden.
Frauen, die einen Wehentropf – eine Infusion mit Syntocinon, der synthetischen Version des Wehenhormons Oxytocin – erhalten, wird meist auch eine Periduralanästhesie angeboten.
Durch den Wehentropf steigert sich die Wehenintensität beträchtlich, die damit verbundenen Schmerzen sind ohne medizinische Unterstützung oft nur schwer erträglich.
Wenn sich der Muttermund bereits acht bis neun Zentimeter geöffnet hat, ist es in der Regel zu spät für eine PDA, da sie Wehen hemmend wirkt. Die Geburt des Babys steht dann unmittelbar bevor – Arzt oder Hebamme werden deshalb empfehlen, ohne die Betäubung auszukommen.
Nach der Geburt sollte der Schlauch für die PDA mindestens bis zum Abstoßen der Plazenta an Ort und Stelle bleiben. Falls ein Dammschnitt oder -riss genäht werden muss, bleibt die Mutter durch die PDA auch dabei schmerzfrei.
Vorteile und Risiken einer Periduralanästhesie
Die Vorteile einer PDA:
- Schmerzfreiheit während der Geburt
- Keine Beeinträchtigung des Bewusstseins
- Niedrige Dosierungen ermöglichen weitgehende Bewegungsfreiheit.
- Kurze Vorbereitungszeit und schnelle Wirkung: Die Vorbereitung dauert etwa 20 Minuten, die Wirkung tritt rund 20 Minuten nach dem Injizieren der Schmerz- und Betäubungsmittel ein.
- Für Nachdosierungen ist kein Anästhesist erforderlich. Falls die Gebärende die Schmerzmittelgabe nicht selbstständig über eine Pumpe reguliert, kann auch eine erfahrene Hebamme die zusätzliche Dosis geben.
- Das Anästhetikum wirkt blutdrucksenkend, wovon Frauen mit hohem Blutdruck profitieren.
- Falls der Geburtsverlauf einen Kaiserschnitt nötig macht, ist die regionale Betäubung bereits wirksam. Die Dosis des Anästhetikums wird dann je nach Bedarf erhöht.
Mit jeder medizinischen Intervention – also auch einer Periduralanästhesie – sind jedoch auch einige eher unerwünschte Folgen verbunden:
- Anfangs funktioniert die PDA vielleicht nicht richtig oder schaltet die Schmerzen nur ungleichmäßig aus. Falls eine halbe Stunde nach der Medikamentengabe noch keine Schmerzfreiheit gegeben ist, werden eine Neueinstellung der Dosierung oder ein zweiter Versuch erforderlich.
- Einige Frauen reagieren auf die Medikamente mit Frösteln, Juckreiz oder Fieber.
- Falls die medizinische Überwachung von Mutter und Kind bei einer mobilen PDA nicht zuverlässig möglich ist, muss die Gebärende die Zeit bis zur Geburt im Bett verbringen. Aus personellen Gründen ist dies in den meisten Kliniken die Regel.
- Vor allem in der ersten halben Stunde nach dem Beginn der PDA sind Blutdruckmessungen in Fünf-Minuten-Intervallen und eine insgesamt sehr intensive Beobachtung nötig.
- Für die Entleerung der Harnblase wird sehr wahrscheinlich ein Katheter nötig.
- Das zweite Wehenstadium – die Pressphase – kann durch die regionale Betäubung länger dauern.
- Da die Medikamente für die PDA wehenhemmend wirken, lässt sich manchmal die Gabe eines Wehentropfes nicht vermeiden.
- Für das Baby wird es schwerer, die richtige Geburtsposition einzunehmen. Damit steigt das Risiko für eine Zangen- oder Saugglockengeburt.
- In einem von hundert Fällen machen sich nach einer PDA starke Kopfschmerzen bemerkbar. Ihre Ursache besteht in einer Verletzung der Dura mater beim Einführen der Nadel. Zur Behandlung wird aus dem Arm eine kleine Menge Blut entnommen und in den Periduralraum gespritzt, um die offene Stelle zu versiegeln. Unter Umständen muss diese Prozedur mehr als einmal vorgenommen werden.
- Sehr selten zeigen sich nach einer PDA Nervenschädigungen in Form von tauben Stellen an den unteren Extremitäten oder eines „schwachen Beins“. Vorübergehende Nervenschäden treten in einem von 1.000 Fällen auf, dauerhafte Schädigungen lediglich in einem von 13.000 Fällen.
Die PDA wird grundsätzlich nur in Krankenhäusern angeboten, in einem Geburtshaus ist sie nicht verfügbar.
Mögliche Kontraindikationen – beispielsweise Gerinnungsstörungen des Blutes – sollten mit dem Arzt bereits im Vorfeld besprochen werden. Mütter, die sich wünschen, die Geburt ihres Babys körperlich zu spüren, können Arzt oder Hebamme darum bitten, das Anästhetikum so zu dosieren, dass seine Wirkung in der Austreibungsphase abklingt.
Wirkt sich eine Periduralanästhesie auf das Baby aus?
Auch das Baby bekommt unter Umständen die Nebenwirkungen einer PDA zu spüren.
Zum einen kann sie dazu führen, dass der Blutdruck der Mutter sinkt, was Einfluss auf die Sauerstoffversorgung des Kindes hat. Zur Behebung der Beschwerden wird in den Handrücken oder Arm der Frau eine intravenöse Kanüle eingeführt und der Blutdruck durch Kochsalz- oder Elektrolytlösungen wieder auf ein normales Niveau gebracht.
Zum anderen sind in den Anästhetika Opioide – beispielsweise Fentanyl – enthalten, die über die Plazenta auch in den Blutkreislauf des Kindes gelangen können, Mengen von mehr als 100 Mikrogramm können das Baby schläfrig machen.
Gefährlich ist normalerweise beides nicht. Zudem werden Herzschlag, Sauerstoffversorgung und das allgemeine Befinden des Babys während einer PDA kontinuierlich überwacht.
Worin besteht der Unterschied zwischen einer PDA und einer Spinalanästhesie?
Die Spinalanästhesie ist ein zweites mögliches Verfahren zur regionalen Schmerzausschaltung während der Geburt.
Im Gegensatz zur Periduralanästhesie wird hierbei die Dura mater mit einer wesentlich feineren Nadel gezielt durchdrungen.
Das Anästhetikum gelangt auf diese Weise direkt in die Gehirn- und Rückenmarksflüssigkeit (Liquor cerebrospinalis), was die Nervenfasern im Rückenmark und im Spinalkanal (Wirbelkanal) in wenigen Minuten betäubt.
Im Vergleich zur PDA ist bei einer Spinalanästhesie für eine wirksame Betäubung eine deutlich geringere Medikamentendosis nötig. Auch die Wirkung der Mittel tritt merklich schneller ein.
Mit einer Spinalanästhesie sind durch ihren stärker invasiven Charakter jedoch auch etwas höhere Risiken verbunden.
Zum Einsatz kommt eine Spinalanästhesie immer dann, wenn es darum geht, starke Schmerzen so schnell wie möglich auszuschalten oder eine möglichst niedrige Dosierung der Medikamente die Voraussetzung dafür ist, dass eine regionale Anästhesie überhaupt erfolgen kann.
Bei einem Kaiserschnitt findet sie dann Verwendung, wenn der Eingriff dringlich ist, das Kind also innerhalb von 30 Minuten geboren werden soll. Ein Notkaiserschnitt wird immer unter einer – nochmals deutlich schneller wirkenden – Vollnarkose vorgenommen.
© furtseff – Fotolia.com
Fazit
- Die PDA ist das gängigste Verfahren zur Schmerzausschaltung während der Geburt
- Gegeben wird sie bei starken Wehenschmerzen, bei Verkrampfungen und komplizierten Geburten
- Ausschlaggebend ist in der Regel der Wunsch der Frau
- Frauen, die einen Wehentropf erhalten müssen, wird die PDA meist auch angeboten
Dieser Artikel wurde von unserem Expertenteam geprüft.

 Anja Kneller ist eine Frauenärztin, die einen gesunden Mittelweg zwischen ganzheitlicher Medizin und Schulmedizin in ihrer Praxis in Berg am Starnberger See verfolgt. Neben ihrer beruflichen Tätigkeit engagiert sie sich in sozialen Projekten…
Anja Kneller ist eine Frauenärztin, die einen gesunden Mittelweg zwischen ganzheitlicher Medizin und Schulmedizin in ihrer Praxis in Berg am Starnberger See verfolgt. Neben ihrer beruflichen Tätigkeit engagiert sie sich in sozialen Projekten…